Перелом позвоночника и операция самого высокого класса сложности в спинальной нейрохирургии: пациентка больницы Вересаева рассказала о восстановлении после тяжелейшей кататравмы.
«Лишись я возможности двигаться – я бы лишилась всего», – заключает 27-летняя Аня, вспоминая год, повернувший ее жизнь на 180 градусов.
Прошлым летом из-за падения с высоты в результате несчастного случая девушка получила тяжелейшую сочетанную травму, особенно сильно пострадал позвоночник. Сначала врачи боролись за жизнь Ани, позднее – за ее качество. Решение последней задачи потребовало от специалистов выполнения нескольких операций, в том числе вмешательства самого высокого уровня сложности в спинальной нейрохирургии.
«Взрывной оскольчатый перелом второго поясничного позвонка действительно грозил девушке потерей подвижности. Сломанный позвонок в любой момент мог разрушиться окончательно и тогда его осколки попали бы в позвоночный канал, что привело бы к потере движений в ногах и нарушению тазовых функций», – объясняет заведующий нейрохирургическим отделением больницы Вересаева, нейрохирург Александр Завьялов.
Сейчас, спустя 12 месяцев, по спортивной подготовке девушка, в позвоночнике которой установлена шестивинтовая титановая конструкция и телескопический имплант, сможет дать фору и хорошо подготовленным тренерам фитнес-центров, однако весь путь восстановления пока еще не пройден.

«Сегодня у меня полноценная активная жизнь: катаюсь на доске, занимаюсь в тренажерном зале, ежедневно прохожу по 15-20 тысяч шагов и ни в чем другом себе не отказываю», – рассказывает о своих буднях Аня. К слову, до несчастного случая ее профессиональная деятельность была связана со спортом – она работала фитнес-тренером в спортклубе и любимое дело стало для нее мощным инструментом для собственной реабилитации.
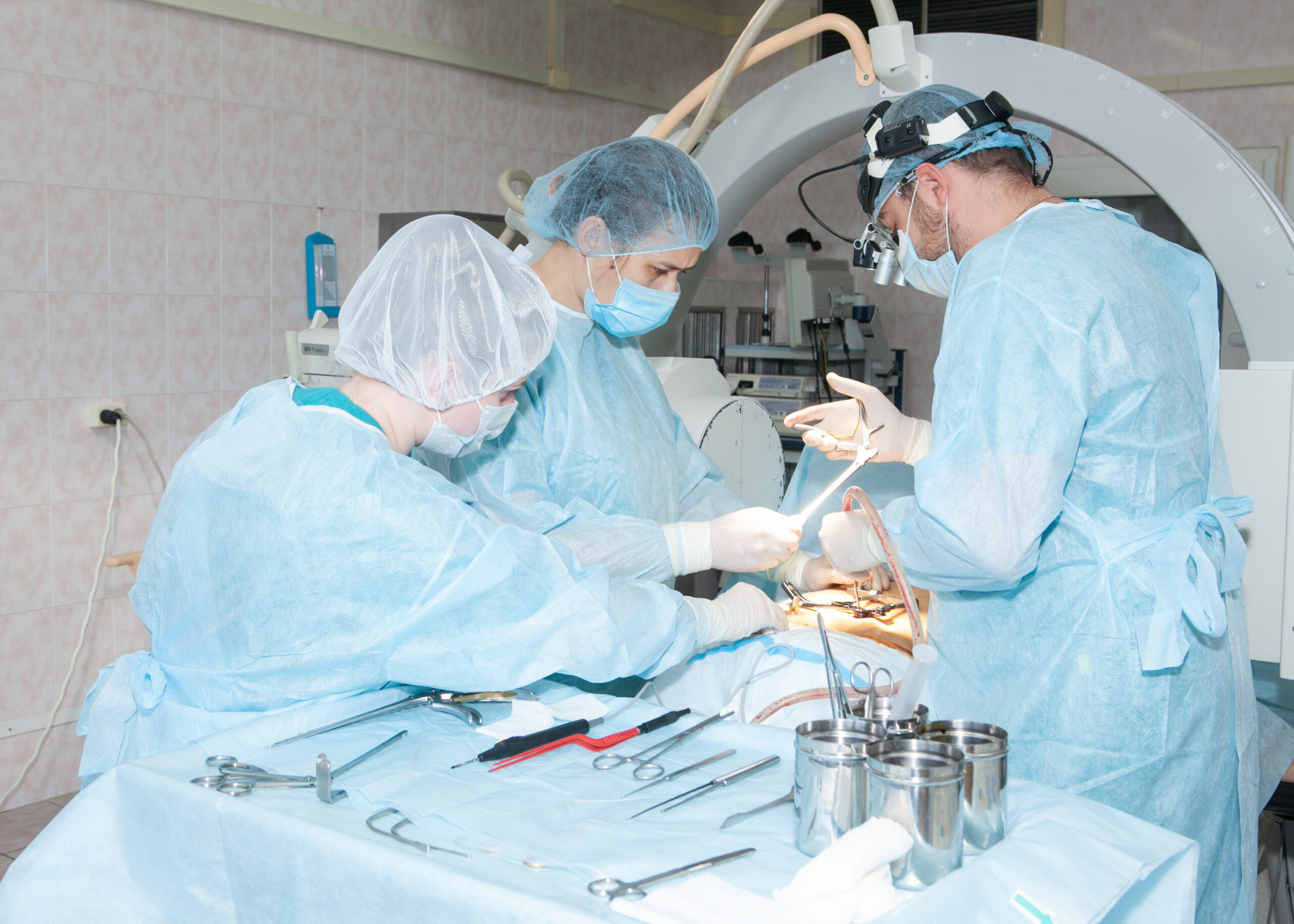
Последнюю операцию девушке сделали в январе. Выполнить сразу, на момент травмы, из-за тяжести состояния было нельзя. На первом этапе нейрохирурги провели тактическое вмешательство: малоинвазивно зафиксировали поврежденный сегмент металлоконструкцией – без этого ее нельзя было даже передвигать.
«Прежде чем проводить замену всего тела позвонка, требовалось зафиксировать поврежденный сегмент позвоночника и минимально-инвазивно достать из позвоночного канала костный отломок. Идти на операцию открытым методом было рискованно: следовало избегать любой дополнительной травматизации тканей и мышц, угрожающей дополнительной кровопотерей», – комментирует нейрохирург.
Для решения этой задачи специалисты использовали технику чрескожной транспедикулярной стабилизации. Без разрезов, через маленькие чрескожные проколы (фактически бескровно) они установили винтовую конструкцию в поврежденный сегмент позвоночника. После установки системы и ее фиксации приступили к вправлению костного отломка. С помощью специального инструмента – дистрактора – подтянули фрагмент к позвонку, освободив от него позвоночный канал. Все манипуляции проходили под интраоперационным контролем рентген-установки С-дуга.
Еще спустя полгода пациентка оказалась в стационаре снова: на этот раз для установки специального импланта, который должен был заменить разрушенный позвонок.
«Операции я боялась, пришлось готовиться морально, – рассказывает Аня. – Я понимала: меня разрежут и вставят в позвоночник ещё одну какую-то инородную штуку. Было страшно, что после «повторного вторжения» в организм потеряю какие-нибудь жизненные функции – например, лишусь подвижности. Но раз врач сказал, что надо, а своему врачу – Мхику Хачатряну – я доверяю на 100%, то значит надо, сомнений в необходимости операции у меня не было».
Второй этап восстановления позвоночника пациентки – уникальный: за счет сложности и высокотехнологичного решения, связанного с анатомическим фактором.
«Разрушенный позвонок следовало заменить на имплант. Однако поврежденный сегмент располагался высоко на пояснице, к нему требовался сложный боковой трансплевральный доступ через грудную клетку с выключением одного легкого. Операция продолжалась три часа», – рассказывает специалист.
«Накануне перед операцией мне подробно объяснили, что и как будет происходить. Сказать, что я была напугана – ничего не сказать, – вспоминает девушка. – Но в результате объем вмешательства оказался меньше, чем предполагалось, например, удалось обойтись без резекции ребра».
По словам врача, действительно при подобных операциях для оптимального доступа к месту установки импланта иногда требуется резекция части ребра, но анатомические особенности пациентки позволили не прибегать к этому и выполнить необходимый объем манипуляций малоинвазивно.
Операция прошла успешно, через неделю девушку выписали, а спустя месяц она уже начала выполнять свои первые реабилитационные упражнения.
«Конечно, поначалу это были не те тренировки, на которые я рассчитывала, но даже им я была безмерно рада. Много работала над собой, и сегодня довольна своей спортивной формой, – рассказывает Аня. – Да, пока болевой синдром еще есть, например, дискомфорт при переворотах с боку на бок, но это нормально с учетом сложности операции и моей активности. Скоро плановый осмотр врача, уверена, восстановление идет штатно и все в порядке».
«Срок восстановления после спинальных операций с установкой имплантов занимает около года: формируется новая статика позвоночника, – комментирует Александр Завьялов. – Незначительный болевой синдром также может сохраняться – это нормально, поскольку восстановительные процессы продолжаются. Но, конечно, в послеоперационном периоде пациенты должны беречь себя, и понимать, что несоизмеримая нагрузка на позвоночник, в частности, осевая, впоследствии может привести не только к нарушениям со стороны оперированных сегментов, но и спровоцировать первичные дегенеративные патологии опорно-двигательного аппарата. Позвоночник – целостная структура со своей уникальной биомеханикой, и проблема в каком-то одном его сегменте может запустить каскад реакций, которые могут привести к проблемам на смежных уровнях».
Аня признается: этот опыт разделил ее жизнь на «до» и «после», побудил пересмотреть отношение ко многому, а собственная реабилитация не только вернула в ее сферу деятельности, но и проявила большой интерес к анатомии и медицине в целом. «Хочу понимать, как работает организм, хочу помогать в вопросах улучшения здоровья себе, другим, кому это необходимо, а для этого мне нужно много знаний», – отмечает она, добавляя, что решительно настроена на поступление в медицинский и приложит к этому все усилия.
Валерий КРИВЕЦКИЙ, кандидат медицинских наук, нейрохирург, заместитель главного врача по внутреннему контролю качества оказания медицинской помощи
Позвоночник представляет собой уникальную биомеханическую конструкцию, которая одновременно является остовом и держит все тело и в то же время может под различными углами обеспечивать наклоны, разгибания.
Принято выделять два основных опорных комплекса позвоночника – передний и задний. Передний включает в себя тела позвонков, межпозвонковые диски, связки. Задний – дужки, суставные, поперечные, остистые отростки и также комплекс связок.
При взрывных оскольчатых переломах крайне важно обеспечить протезирование элементов передних комплексов, поскольку именно они несут основную нагрузку. В нашем случае сама по себе операция по стабилизации заднего комплекса – установка винтовой конструкции – не дала бы стойкого эффекта. Со временем деформация позвоночника нарастала бы, что могло привести к необходимости повторного вмешательства.
Требовался комплексный подход – применение так называемого принципа хирургии 360 градусов: когда разновременно выполняется несколько вмешательств из разных доступов.
Цель современной спинальной нейрохирургии в плане ортопедии и восстановления после травмы с массивными разрушениями тел позвонков – обеспечить человеку максимально комфортную жизнь без необходимости в последующем лечиться.
Тактика, примененная в отношении пациентки, была оптимальной, современной и адекватной по объему вмешательства и срокам лечения. Девушка может быть реабилитирована надолго, при адекватном распределении нагрузок – навсегда.
Мхик ХАЧАТРЯН, нейрохирург, лечащий врач пациентки
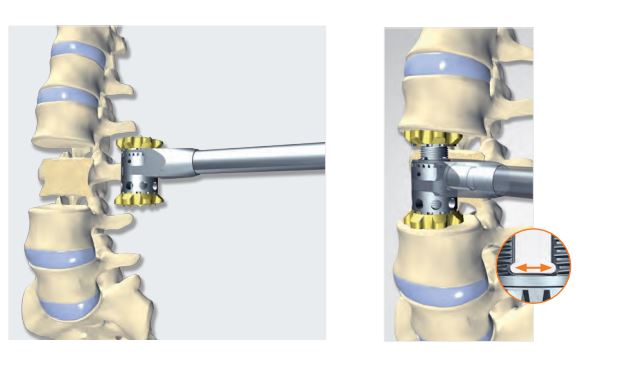
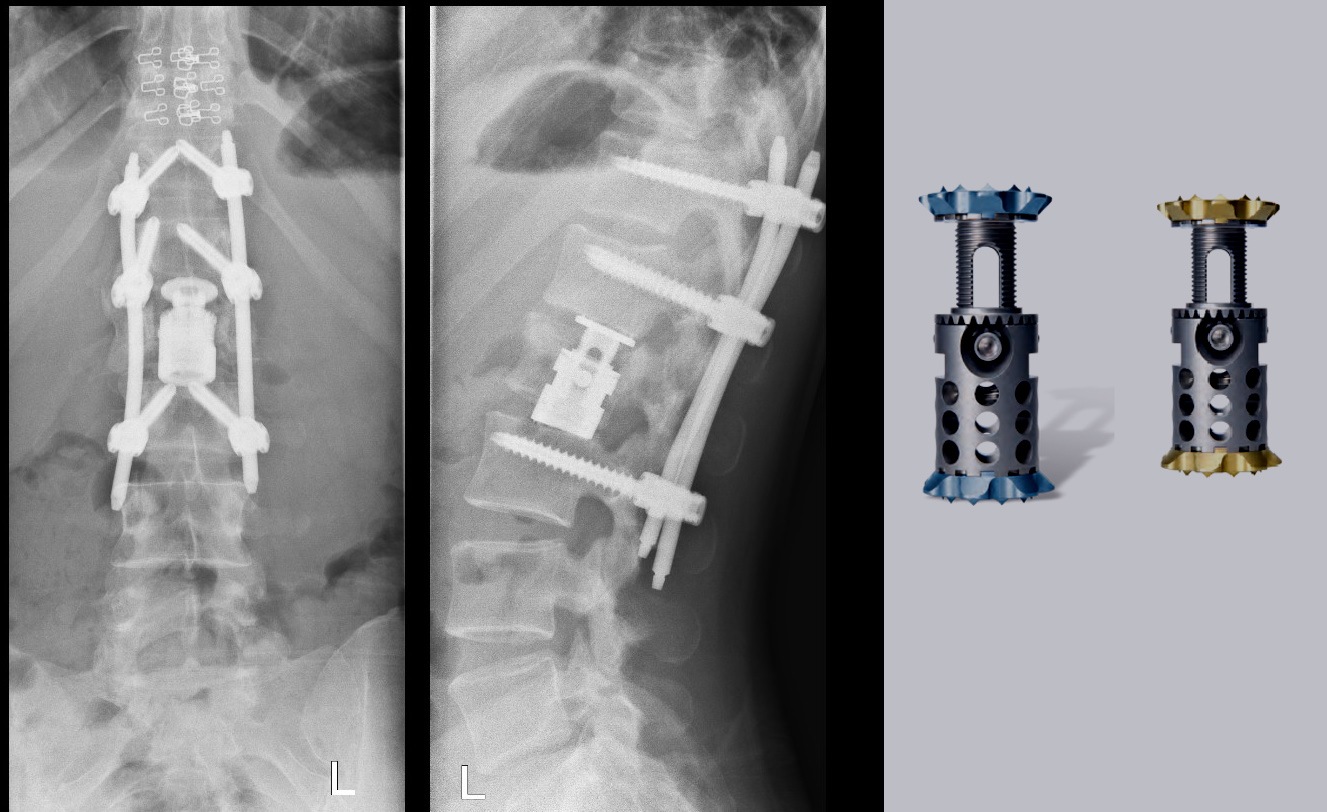
Установленный пациентке телескопический имплант, полностью заменяющий тело позвонка, является самым современным из всех существующих в мире на сегодняшний день.
Подбирается непосредственно во время вмешательства – интраоперационно – по размеру заменяемого позвонка с учетом анатомии пациента. Будучи телескопическим, раздвигается до нужных размеров уже непосредственно в теле человека: его не нужно подрезать, подгонять, используя дополнительные инструменты. Это упрощает технику установки и позволяет сократить время оперативного вмешательства.
Важная особенность данного импланта: наличие специальных концевых пластинок. Они дают возможность при установке подобрать корректный угол, учитывающий физиологические изгибы позвоночника.
Имплант представляет собой титановую конструкцию, полностью МР-совместимую, поэтому его обладатель без ограничений может проходить МР-исследования. Как и все нейрохирургические импланты устанавливается на всю жизнь, замены не требует.